Zdravý muž a žena, kteří nepoužívají antikoncepci, mohou zplodit dítě asi za šest měsíců. Asi v 30% případů dojde k těhotenství během jednoho roku. Pokud však plánování již trvá déle, ale výsledek není, doporučuje se manželům zkontrolovat jejich reprodukční zdraví.
Asi ve 40% případů spočívá příčina absence těhotenství v nízké pohyblivosti spermií. Jak je stanoveno a zda je možné jej vylepšit, řekneme v tomto materiálu.

Co to je?
Díky takové vlastnosti, jako je mobilita, se samčí reprodukční buňky mohou pohybovat podél ženského pohlavního ústrojí až k vajíčku, které na ně „čeká“ po opuštění folikulu ve vejcovodu.
Tato cesta v buněčném měřítku je poměrně dlouhá a obtížná. Pouze ty nejodolnější a nejpohyblivější spermie mohou dosáhnout svého cíle.
Mobilita závisí na mnoha faktorech: na hustotě spermatu, na morfologických vlastnostech samotného spermatu. Buňka s normální strukturou je pravděpodobně rychlejší a obratnější než buňka s deformacemi ocasu nebo hlavy a abnormalitami v tloušťce hrdla spermií. Ocas spermií se sám nepohybuje; bez vnějšího vlivu se buňka nikam neposune.
Kryt ocasu je protonový kanál. Jakmile ejakulát vstoupí do pochvy, prostředí, ve kterém je třeba poznamenat, je docela agresivní, kanály se otevřou a protony se uvolní. Jejich úkolem je snížit kyselost vaginálních sekretů. Vysunutí samo o sobě dává reprodukční buňce určité zrychlení a pohybuje ocas.
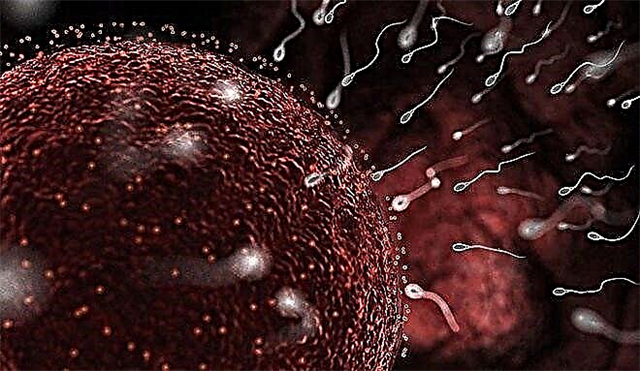
Spermiová buňka „jistě“ ví, že musí plavat na místo, kde je nižší kyselost, tj. Uvnitř dělohy. Speciální systém analyzátorů kyselosti, kterými spermie disponují, „vybízí“ správným směrem.
Je třeba poznamenat, že protonové kanály byly objeveny poměrně nedávno. Lékaři věřili, že ocas je pohyblivý sám o sobě, od přírody.
Mobilitu pohlavních buněk člověka je možné zjistit pouze v laboratorních podmínkách při speciální analýze - spermogramu. Všechny spermie, které jsou uvnitř pohlavních žláz, jsou zcela nepohyblivé. Když dojde k ejakulaci, jsou (pod vlivem speciálního proteinu) osvobozeni od hustého prostředí a získají svobodu pohybu.

Čím má muž aktivnější spermie, tím je pravděpodobnější, že se stane otcem.
Typy spermií a predikce početí
Schopnost mužských zárodečných buněk pohybovat se hodnotí podle přísných kritérií. V závislosti na nich jsou všechny spermie rozděleny do čtyř velkých skupin.
- Skupina A... Jedná se o nejaktivnější buňky, které jsou nejvhodnější pro oplodnění ženského vajíčka. Pohybují se pouze rovně vpřed rychlostí až 25 mikrometrů za sekundu. V klasifikaci lékařů se jim říká progresivní nebo aktivní mobilní.
- Skupina B... Jedná se také o poměrně mobilní a aktivní spermie, které se liší od zástupců skupiny A pouze v tom, že jejich rychlost je o něco nižší. Rovněž se však pohybují rovně. Takové spermie jsou také vhodné pro početí.
- Skupina C... Takové zárodečné buňky se vůbec nepohybují tak, jak potřebují pro úspěšné početí. Buď se pohybují, zůstávají na místě, nebo „cestují“ po kruhové dráze, nebo se pohybují po přerušované čáře klikatě. Klasifikace je klasifikuje jako neprogresivní a mobilní. Koncepce s účastí těchto buněk je nepravděpodobná.
- Skupina D... Poslední skupina zahrnuje spermie, které se vůbec nepohybují. Říká se jim non-progresivní-nepohyblivý. Šance na početí spermatem D jsou nulové.

Spermie člověka je považována za vhodnou k oplodnění, pokud obsahuje alespoň 25% buněk skupiny A. Pokud je během spermogramu méně takových mobilních a aktivních buněk, jsou shrnuty s buňkami skupiny B. K početí stačí, když spermie skupin A a B tvoří alespoň 50% z celkového počtu zárodečných buněk v ejakulátu.
Notoricky známý lidský faktor a laboratorní chyby jsou vyloučeny, protože se nepočítá člověk, ale výkonné analyzátory spermií, které poskytují konečný výsledek s mikroskopickou přesností.
Čím menší je pohyblivost buněk, tím obtížnější je otěhotnět. Pravděpodobnost početí se počítá v závislosti na přesných proporcích.
Pokud ejakulát obsahuje 60% buněk skupiny C, pak je pravděpodobnost spontánního početí asi 3%. Pokud počet buněk ve skupině D přesáhne 70%, přirozené pojetí je téměř nemožné.

Ve většině laboratoří se počet spermií ve skupinách C a D vůbec nepočítá, což se omezuje na alokaci procenta buněk A a B. Pokud je abnormální, je muži diagnostikována asthenozoospermie. Jedná se o formu mužské neplodnosti a určitě vyžaduje léčbu.
Příčiny nečinnosti
Test MAP umožňuje zjistit příčinu nízké mobility mužských zárodečných buněk. Podle jeho výsledků lze posoudit plodnost konkrétního muže. Je třeba poznamenat, že sedavé a nepohyblivé spermie jsou přítomny ve všech. Jedinou otázkou je jejich hmotnostní zlomek.
U muže, který čelí dyskinezi spermií, přirozeně vyvstává otázka, proč se mu to stalo. Důvody, které způsobují pokles aktivity zárodečných buněk, se obvykle dělí na tři typy:
- patologické, způsobené chorobami;
- externí;
- přirozené (fyziologické).

Přirozené důvody pro snížení aktivity mužských reprodukčních buněk jsou dočasné a nevyžadují léčbu. Nejčastěji se spermie stávají neaktivními a méně aktivními na jaře. Přes den také není stejná pohyblivost zárodečných buněk: ráno jsou spermie méně aktivní než večer. Hodně také záleží na frekvenci pohlavního styku nebo masturbaci. Pokud má muž aktivní sexuální život, složení jeho spermií se aktualizuje častěji, a proto budou spermie aktivnější. Muži, kteří dlouhodobě abstinují, se nemohou pochlubit pohyblivým a aktivním spermatem. Tyto důvody lze snadno napravit, nejsou považovány za patologické.
Patologické příčiny jsou nejčastěji spojovány s chorobami reprodukčního systému: prostatitida, varikokéla. Skutečná příčina nízké mobility často spočívá v bakteriích, jako je E. coli, pokud se nacházejí v ejakulátu. Bakterie vedou k aglutinaci (adhezi buněk k sobě navzájem), v důsledku čehož se ztrácí mobilita. Problém může spočívat v chámovodu, zvláště pokud dojde k zablokování semenných váčků.

Zánětlivé procesy mužského reprodukčního systému téměř vždy vedou ke snížení aktivity spermií. Nejnebezpečnější z tohoto hlediska je epididymitida. Zánětlivá onemocnění nadvarlete přímo ovlivňují spermie, které jsou před určitou ejakulací „uloženy“ v určité části tohoto nadvarlete. Nebezpečný pro zdraví mužů a sexuální infekce, včetně onemocnění, jejichž průběh je někdy nepostřehnutelný: chlamydie, ureaplasma apod.
Pohyblivost spermií může být snížena díky autoimunitním procesům. Pokud došlo k poranění, dokonce i malému (například úder do rozkroku během boje), může začít imunitní proces, během něhož budou produkovány protilátky proti spermiím, které potlačí a zničí živé a aktivní spermie a „zaměňují“ je s cizími buňkami. Rovněž mohou nepříznivě ovlivnit hormonální nerovnováhu, problémy se štítnou žlázou, kůrou nadledvin a nadváhou.

Zřídka se vyskytují vrozené abnormality u mužů, například syndrom „9 + 0“, při kterém na začátku genetické úrovně v ocasu spermií chybí dvojice mikrotubulů, stejně jako mutace DNA spermií. Ve většině případů, s genetickými patologiemi, jsou pohlavní buňky zcela nepohyblivé a muž je zcela sterilní. V tomto případě mu může pomoci stát se otcem pouze umělé oplodnění jeho manželky pomocí spermatu dárce.
Vnější důvody pro snížení aktivity mužských pohlavních buněk spočívají nejčastěji v běžných mužských chybách. Pokud zástupce silnějšího pohlaví velmi rád navštěvuje lázeňský dům a dlouhodobě se vyhřívá v horké lázni, jeho varlata se přehřívají, což vede k výskytu velkého počtu sedavých nebo nepohyblivých spermií.
Ti, kteří rádi řídí auto na teplém elektricky vyhřívaném sedadle, také riskují, že budou mít problémy s počátkem. K přehřátí varlat dochází také při vysokých teplotách, pokud je například člověk nemocný chřipkou nebo SARS. Po uzdravení trvá asi tři měsíce, než sperma obnoví své složení, a odumřelé buňky jsou nahrazeny živými a aktivními.


Špatné návyky, kouření a alkohol, i když v malém množství, ale pokud jsou užívány systematicky, mají destruktivní účinek na zárodečné buňky. Je narušena nejen jejich mobilita, ale také morfologie, která nejen snižuje schopnost oplodnění, ale také zvyšuje pravděpodobnost početí dítěte s chromozomálními abnormalitami.
Narkotické látky také ovlivňují spermie. Marihuana je známá svým paralyzujícím účinkem na spermie bičík. Zkušený kuřák proto může mít potíže s reprodukcí potomků.


Antibiotika i antikonvulziva snižují aktivitu spermií. Hormony na ně mají nejhorší účinek, proto jsou mladí a silní sportovci často neplodní - vášeň pro steroidní hormony nemůže projít beze stopy reprodukčního zdraví.
Ti, kteří rádi večeří v restauracích rychlého občerstvení, jsou také vystaveni riziku asthenozoospermie. Jakékoli rychlé občerstvení, soda, konzervy obsahují velké množství konzervačních látek a barviv, které ničí strukturu spermií. Negativně ovlivňuje složení spermatu a zvyk pít hodně kávy.

Snížená aktivita spermií může být u mužů, kteří pracují v nebezpečných průmyslových odvětvích, mají neustálé nebo dlouhodobé kontakty se solemi těžkých kovů, laky a barvami, radioaktivním zářením. Také asthenozoospermie „číhá“ u mužů, kteří jsou velmi nervózní, jsou ve stavu chronického stresu.
Jak zvýšit mobilitu
Včasná a správná léčba pomůže zvýšit pravděpodobnost početí. Naštěstí ve většině případů (patologických i vnějších) lze mobilitu zárodečných buněk obnovit nebo alespoň zlepšit. Dnes existuje několik způsobů, jak aktivovat spermie.

Tradiční medicína
S mírným snížením pohyblivosti se lékaři snaží nepředepisovat seriózní terapii, omezují se na doporučení pro úpravu životního stylu a výživy. Někdy stačí normálně jíst měsíc nebo dva, vyhýbat se rychlému občerstvení a alkoholu, vést aktivní životní styl, spát alespoň 8 hodin denně, změnit „škodlivou“ práci za bezpečnější. Opakovaný spermogram (ve většině případů) vykazuje znatelné zlepšení, těhotenství nastává ve velmi blízké budoucnosti.
Jakmile člověk eliminuje vnější negativní vlivy, které byly uvedeny výše, obnoví se jeho reprodukční zdraví a zárodečné buňky se stanou mnohem aktivnějšími.
Ke zlepšení motility spermií jsou muži předepisovány léky ke zvýšení intenzity spermatogeneze. Patří mezi ně vitamíny A, E, C, D, zinek, selen, železo a kyselina listová. Tyto léky lze užívat samostatně nebo jako součást vyváženého a speciálně navrženého komplexu pro muže. Dále doporučujeme tablety a kapsle, které jsou doplňky stravy a antioxidanty a mají pozitivní vliv na složení ejakulátu. Mezi tyto léky patří „Spermaktiv“, „Spermaplant“, „Profertil“ a další.
Pokud důvod nečinnosti spermií spočívá v infekci, je nejprve předepsán průběh léčby antibiotiky, poté následuje udržovací léčba vitamíny a prostředky, které umožňují aktivovat spermatogenezi. U varikokély se provádí chirurgický zákrok, po kterém se příčina patologie považuje za odstraněnou a složení spermií se zlepší během jednoho měsíce.
Nejobtížněji napravitelnou je autoimunitní asthenozoospermie. Muž někdy potřebuje dlouhodobou léčbu léky, které potlačují aktivitu imunitního systému. V některých případech nelze dosáhnout výsledku a je to indikace pro použití technologií asistované reprodukce - ICSI, IVF.
Nelze vyléčit nehybnost genetického spermatu. Je také nemožné napravit vrozené malformace struktury orgánů reprodukčního systému. V tomto případě je pár vyzván, aby se uchýlil k IVF s vlastním nebo dárcovským spermatem.

Lidové léky
Léčba lidovými prostředky nenahrazuje hlavní léčbu, ale může pomoci dosáhnout rychlejšího pozitivního výsledku. Takže dýňová šťáva na prázdný žaludek, včelařské produkty, odvar z šípků, stejně jako odvar s devíti silami, pomůže člověku zvýšit mobilitu zárodečných buněk.
Musíte pochopit, že lidové léky jsou dobré pro nápravu drobných porušení spermogramu. Pokud má muž pouze 8% aktivních spermií, pak mu s největší pravděpodobností nepomohou žádné lidové léky. Potřebujeme promyšlený a seriózní přístup v souladu se všemi předpisy a doporučeními ošetřujícího lékaře.
Obecná doporučení
V procesu léčby je důležité, aby muž vedl aktivní životní styl, ale aby se nezatěžoval nadměrnou fyzickou námahou. Lehké běhání ráno a večer bude přínosné, ale zvedání lišty nebo opravy v garáži vlastníma rukama je lepší odložit na později. Účinný účinek může mít pouze integrovaný přístup, který zahrnuje změnu stravovacích návyků, zbavení se špatných návyků a užívání vitamínů.
Neočekávejte rychlé výsledky. Jak víte, cyklus spermatogeneze trvá asi 3 měsíce. Nejlepší je zjistit, zda po této době došlo ke zvýšení aktivity spermií. Opakovaný spermogram pomůže zkontrolovat, zda léčba pomohla, a pokud je to nutné, lékař na základě jejích výsledků provede nové schůzky.


Pokles aktivity spermií není věta. Pokud má pár trpělivost a bude důsledně dodržovat všechna doporučení, bude problém určitě schopen zvládnout.
Informace o tom, jak zvýšit pohyblivost spermií, najdete v dalším videu.