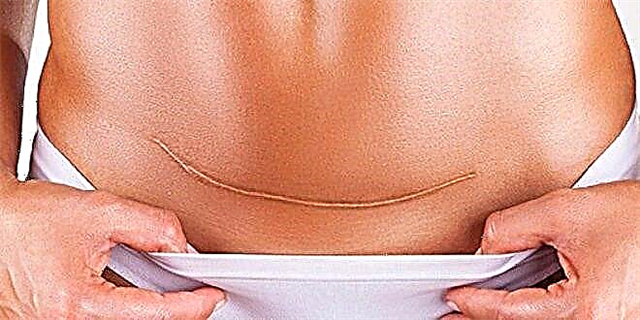
Ženy, které podstoupily císařský řez, mohou dobře porodit a porodit jedno, dvě, tři nebo více dětí. Je pravda, že plod, jeho pohoda, schopnost rodit v budoucnu sama, bez pomoci chirurgů, předpovědi pro plánování následného těhotenství přímo závisí na takové věci, jako je jizva na děloze. Jizva zůstává, je nevyhnutelná. V tomto článku vám řekneme, jak se tvoří jizva, co určuje její konzistenci nebo selhání, jak se má vyšetřovat a jaké jsou normy tloušťky jizev.
Jak se tvoří?
Při provádění císařského řezu se plod a afterbirth odstraní řezem v děloze. Řez může být vertikální, pokud je třeba dítě co nejrychleji odstranit (v některých případech s urgentní CS), nebo horizontální v dolním segmentu dělohy během plánované operace. Po disekci jsou okraje v oblasti řezu staženy k sobě a sešity speciálními samovstřebatelnými chirurgickými stehy. Na místě řezu se od tohoto okamžiku a do přibližně 2 let vytvoří jizva.
Během jednoho dne po císařském řezu vedou svazky kolagenu a fibrinová vlákna k přilnutí řezných hran. V místě adheze se začínají tvořit nové myocyty - buňky děložní tkáně, vytvářejí se malé krevní cévy. Po týdnu se objeví elastická vlákna, produkuje se kolagen. Tvorba nových děložních buněk je dokončena přibližně tři týdny po operaci. Toto je ideální scénář, ale v praxi se věci mohou mírně lišit.
Při vystavení negativním faktorům se mezi novými myocyty nacházejí oblasti růstu hyalinizované tkáně. Převládá podíl hrubé pojivové tkáně. Někdy jsou sklerotické procesy pozorovány kolem vytvořených krevních cév a v sousedních tkáních. To často vede ke vzniku patologické keloidní jizvy.
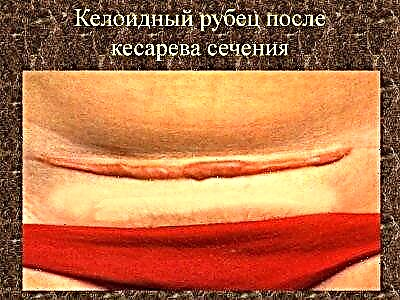
V tomto případě nezáleží na tom, zda je to podélné nebo příčné. Taková jizva nejenže vypadá nevzhledně (to dokážou vidět diagnostičtí lékaři), ale je také nežádoucí pro plánování těhotenství. Důvody, proč je jizva tvořena převahou pojivové drsné tkáně nebo nedostatečná produkce myocytů, jsou četné a nejsou plně známy. Je všeobecně přijímáno, že tento proces může být ovlivněn:
- komplikace v pooperačním období, infekce, zánět;
- stav mikroflóry genitálního traktu ženy po porodu;
- celkový zdravotní stav ženy ještě před porodem;
- místo řezu a technika aplikace vnitřních stehů, dovednost chirurga.
Rovněž se zvyšuje riziko vzniku insolventní jizvy u žen, důvody operace, u nichž došlo k předčasnému odtržení placenty, její plné prezentaci, dlouhé bezvodé období, stejně jako těžká gestóza, obezita a prodloužená anémie. Všechny tyto nuance po operaci vedou ke stavu dočasné závažné krize imunodeficience, která vede k nesprávnému hojení místa řezu v děloze.
Konzistence a selhání - normy
Když byl císařský řez relativní vzácností, otázka konzistence nebo selhání jizvy nebyla téměř vznesena. Nyní se zvýšil podíl operativních porodů, proto je počet vícečetných s jizvou na děloze také asi 15-20%. Navzdory těmto působivým číslům neexistuje v Rusku jediný standard, podle něhož lze jizvu považovat za bohatou nebo podřadnou. I když je tato otázka ponechána na uvážení lékaře, názory lékařů se mohou velmi lišit.
Jsou podobné pouze v tom, že jizva by měla být považována za bohatou, která je homogenní po celé své délce, neobsahuje řídnutí, oblasti patologické proliferace pojivové tkáně. Ve všech ostatních ohledech nejlepší lékařské mozky planety dosud nedosáhly společného názoru.
Ruští vědci a praktičtí chirurgové Lebedev a Strizhakov věnovali několik let klinické a morfologické studii vyříznuté tkáně jizvy, která byla získána během opakovaných operací CS. Výsledkem jejich práce byly následující údaje o povolené tloušťce jizvy v normě:
Světová zdravotnická organizace (WHO) na základě výsledků evropských studií tvrdí, že minimální přípustná tloušťka bohaté jizvy, u které je zcela možný i opakovaný přirozený porod (pokud byl dříve proveden pouze jeden císařský řez), je 3,5 mm (po dobu od 36 do 38 týdnů). Tvorba menší tloušťky se nedoporučuje považovat za neudržitelnou, ale nezávislý porod je nežádoucí.
Například v Kanadě je obecně přijímanou praxí měřit jizvu pouze u těhotných žen, které porodí zcela fyziologickým způsobem - porodním kanálem. Po 38 týdnech je tloušťka 2 mm považována za přijatelnou. A ve Švýcarsku je přípustná tloušťka před porodem 2,5 mm. U netehotných žen, které právě uvažují o dalším dítěti, se v Rusku standardně považuje za normální tloušťku více než 2,5 mm. Cokoliv méně významně zvyšuje riziko prasknutí dělohy, a to nejen během kontrakcí, ale také dlouho před nimi - při nošení dítěte.
Někteří diagnostikáři mají naprostou jistotu, že samotná tloušťka má malý vliv na pravděpodobnost prasknutí reprodukčního orgánu, důležitá je rovnoměrnost po celé délce. Toto je nepřímo potvrzeno praxí: někdy ženy s 2 mm jizvou dokonale nosí dítě, které se objevuje včas opakovaným CS, a 5 mm jizvou však vznikají heterogenní vážné problémy.
Je třeba poznamenat, že jakákoli jizva na děloze zvyšuje pravděpodobnost patologického těhotenství. Běžné patologie způsobené jizvou jsou následující:
- potrat;
- neplodnost;
- opožděný vývoj plodu;
- placenta previa;
- riziko předčasného oddělení „místa dítěte“;
- fetoplacentární nedostatečnost;
- celkové zarůstání placenty do oblasti jizev může vyžadovat odstranění „dětské sedačky“ spolu s dělohou.
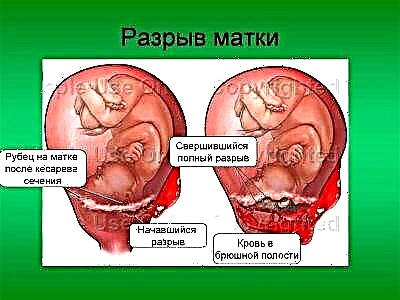
Nejnebezpečnější je prasknutí dělohy. Genitální orgán roste s dítětem, děložní tkáň je napnutá, v oblasti jizvy je méně kolagenu a myocytů, a proto je jizva velmi napnutá velmi, velmi špatně. Prasknutí dělohy během těhotenství vede k silnému vnitřnímu krvácení, často ke smrti matky a plodu. Pokud k prasknutí dojde při porodu, existuje šance na záchranu.
Diagnostika
S diagnózou stavu jizvy v Rusku a ve světě není všechno nejlepší. Nadměrná diagnóza převažuje, když je ženě s dobře proveditelnou jizvou 6 mm řečeno lékařem o pravděpodobnosti prasknutí a přesvědčuje se o potratu, aby to neriskovala. To je pochopitelný důsledek nedostatku jednotné standardizace při určování životaschopnosti jizev.
Je však nutné prozkoumat jeho stav. A je vhodné začít s tím již 8-9 měsíců po operaci. Předpokládá se, že právě v tuto dobu jizva diagnostikovi odhalí všechna „překvapení“. V každém případě před plánováním těhotenství je vhodné navštívit lékaře a trvat na vyšetření vnitřního švu na děloze.

Ve druhé polovině těhotenství se doporučuje znát tloušťku a strukturu jizvy alespoň jednou za 3 týdny a v posledním měsíci - jednou za 10 dní.
Jaké diagnostické metody existují?
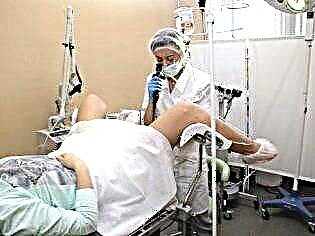
Ultrazvuk
Tato metoda je jednou z nejrozšířenějších, i když její účinnost pro tyto účely vyvolává v odborné komunitě mnoho otázek. Nicméně vyšetření konzistence jizvy a schopnosti vydržet další těhotenství by mělo být zahájeno ultrazvukovou diagnostikou. Vyšetření se provádí jak transabdominálním, tak transvaginálním senzorem. Indikátory intravaginálního vyšetření jsou považovány za spolehlivější.
Lékař určí rozsah jizvy, bude schopen měřit tloušťku zbytkové svalové vrstvy a určí mezeru pod jizvou. Lékař prohlásí nekonzistentní jizvu v případě, že výklenek má hloubku 50% nebo více korelovanou se zbytkovou svalovou vrstvou.
Výsledky ultrazvuku nelze považovat za 100% spolehlivé. Samotní odborníci na ultrazvukovou diagnostiku říkají, že k diagnostice jizvové tkáně přispívají pouze předběžně nebo pomocně.
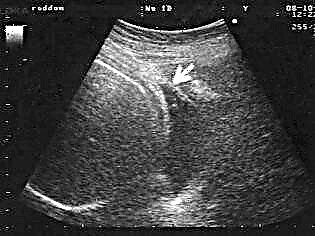
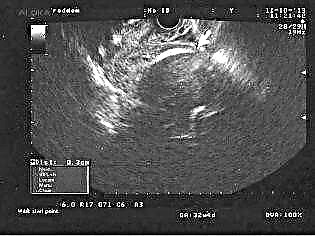
Podle výsledků ultrazvuku ale zjevně nestojí za to zakázat ženě porod nebo trvat na ukončení těhotenství kvůli tenké jizvě. Podrobnější informace o ultrazvuku o stavu jizvy po císařském řezu lze získat před těhotenstvím a v prvním trimestru. Na konci těhotenství je adekvátní hodnocení obtížné.
Hysterografie
Docela účinná metoda pro hodnocení jizvy, ale s vlastními nuancemi. Provádí se pouze pro netehotné ženy, protože zahrnuje kontakt s rentgenovými paprsky. Ve skutečnosti je touto metodou rentgenové vyšetření dělohy a jejích trubiček pomocí kontrastní látky.
Postup s přesností 97% umožňuje vidět příznaky patologických jizev, ale metoda neumožňuje určit skutečnou příčinu toho, co se děje, a předpovědět. Například diagnóza "pooperační jizvy endometriózy" na základě získaného rentgenového obrazu nebude fungovat, je možné, že bude zapotřebí MRI dělohy. Nekonzistentní jizva může být indikována mírným posunem dělohy dopředu podle výsledků hysterografie, nerovností a zubatostí kontur, vadami v plnění dělohy kontrastním roztokem.
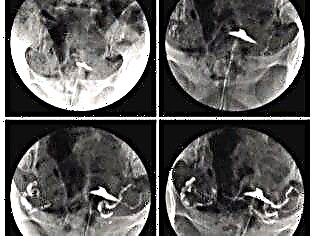
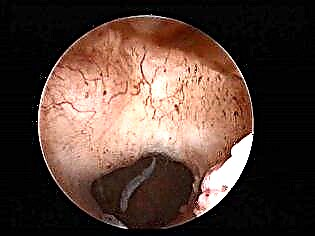
Hysteroskopie
Tato metoda také implikuje absenci těhotenství v době vyšetření. Do dělohy se vloží optické zařízení (součást hysteroskopu) a lékař na obrazovce uvidí vše, co se děje uvnitř reprodukčního orgánu. Tato metoda je považována za jednu z dosud nejpřesnějších. Neschopná jizva na děloze vypadá jako bělavý pruh (pokud převažuje pojivová tkáň), mohou být patrné zatahování (pokud je jizva tenká).
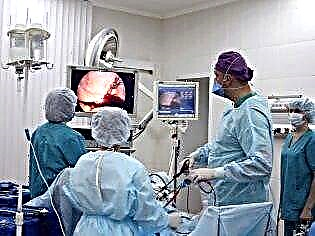
Léčba
Není akceptováno ošetření jizvy, neexistují žádné metody. Pokud se zjistí, že je k němu připojeno vajíčko, důrazně se doporučuje potrat. V ostatních případech budou lékaři brát v úvahu rysy jizvy, aby zvládli těhotenství a naplánovali techniku porodu. Těžké nekonzistentní jizvy lze odstranit pouze chirurgicky. K tomu bude žena potřebovat další operaci excize, ale nikdo neposkytne záruky, že nová jizva vytvořená za pár let bude prosperující.
Podle recenzí žen a lékařů není taková komplikace jako prasknutí dělohy v praxi tak častá. Ignorovat toto riziko by však bylo nezodpovědné. Žena by neměla zoufat, i když lékaři říkají, že je majitelkou švu v platební neschopnosti. Existují kliniky a jednotliví lékaři, kteří se specializují na správu těhotenství s problematickými děložními stehy. Jak jsme zjistili, neexistují žádné normy, vždy existuje naděje.

Je jen důležité dodržet časový interval - neotěhotnět dříve než 2 roky po předchozím císařském řezu, dodržovat všechna doporučení lékaře v pooperačním období. Tím se výrazně zvýší šance na úspěšné opětovné těhotenství.
Jizvu na děloze po císařském řezu během následného těhotenství naleznete v následujícím videu.